Kranksein im Alter
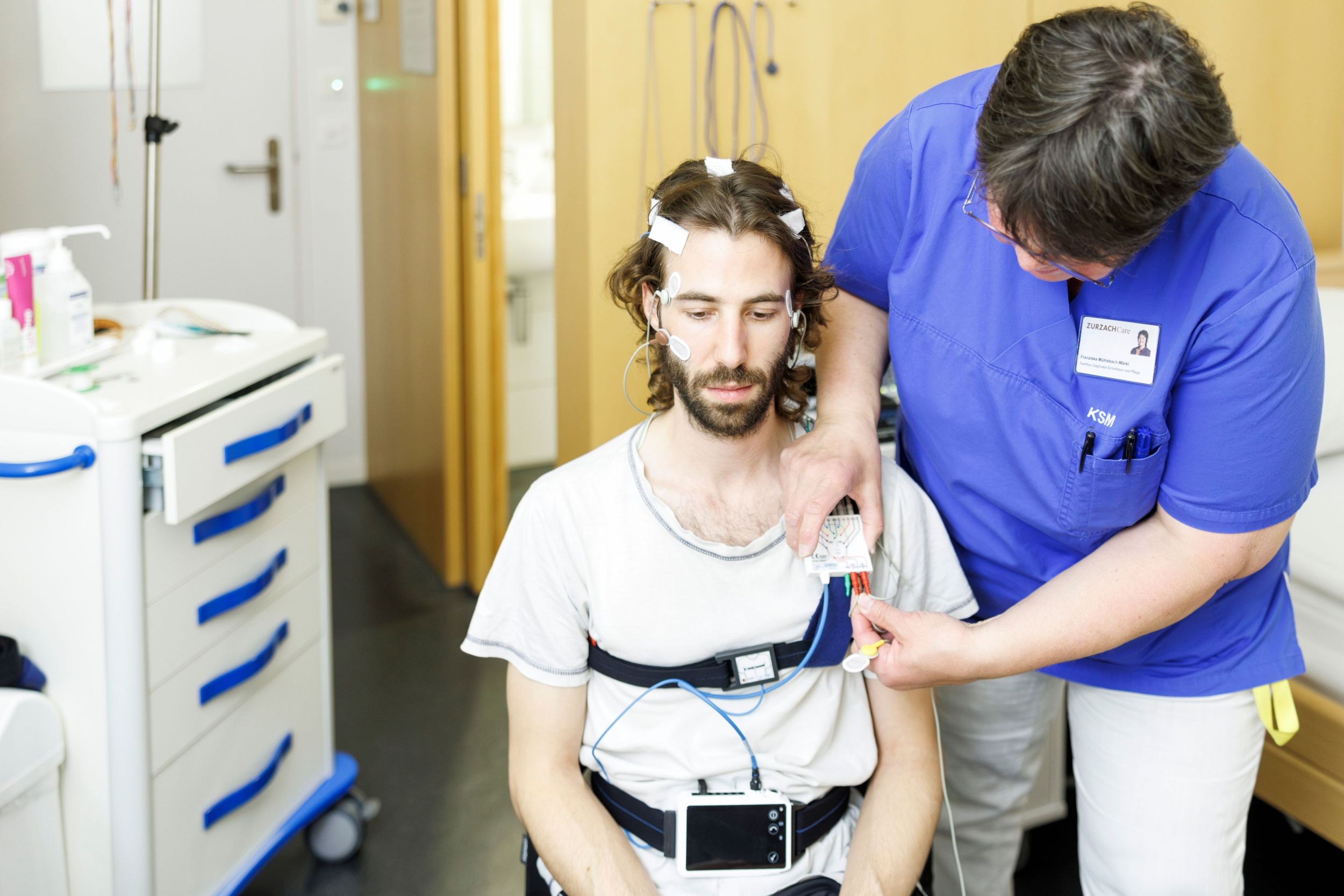
«Patientinnen und Patienten, die über den Notfall zu uns auf die Akutgeriatrie kommen, haben häufig bereits mehrere chronische Erkrankungen, die zu einer gewissen Gebrechlichkeit führen. Wenn dann zu dieser Ausgangslage noch eine akute Erkrankung wie etwa eine Grippe, eine Blasen- oder Lungenentzündung oder ein Sturz hinzukommt, hat dies für die Betroffenen eine viel intensivere Wirkung», sagt Dr. med. Moritz Strickler, Chefarzt Akutgeriatrie am Kantonsspital Olten. Ältere Menschen, die sich weniger bewegen, deren Muskeln sich dadurch abbauen und die oft auch mangelernährt sind, seien besonders anfällig. Dadurch sind sie bei einer akuten Erkrankung in der Selbstständigkeit oft eingeschränkt, brauchen Hilfe beim Aufstehen, haben Gangstörungen, sind eventuell verwirrt. In solchen Fällen kommt nicht nur der pflegerischen und akutmedizinischen Seite eine grosse Bedeutung zu, sondern auch der Rehabilitation.
Wie kann man Stürzen vorbeugen?
– Aktiv bleiben, regelmässig spazieren gehen, Übungen machen stärkt die Muskulatur und die Gangsicherheit.
– Passende Übungen kann man sich z. B. in der Physiotherapie zeigen lassen.
– Genügend und ausgewogen essen, um den Körper mit Energie zu versorgen.
– Prüfen, dass die Hilfsmittel, etwa der Rollator oder Stock, gut eingestellt sind.
– Schuhe tragen, die für guten Halt sorgen.
– Teppiche und andere Stolperfallen wegräumen.
– Medikamente beim Hausarzt, der Hausärztin sporadisch überprüfen lassen, ob wirklich noch alle benötigt werden (z. B. Schlaf- oder Blutdrucktabletten)
– Ein intaktes, soziales Umfeld hilft, aktiv zu bleiben.

zvg
Bestmögliche Lösung für den Patienten
Wenn eine betagte Person beispielsweise nach einem Sturz einen Schenkelhalsbruch erleidet und auf der Notfallstation landet, werden Spezialisten wie etwa Orthopäden und Traumatologen beigezogen, um die für den Patienten, die Patientin bestmögliche Therapie zu bestimmen. «Es gilt im interdisziplinären Team zu klären, welche Behandlungen Sinn machen, wovon der Patient noch profitieren kann. Das ist nicht immer ganz einfach», betont Dr. Strickler. Falls eine Operation angezeigt ist, wird diese möglichst immer zeitnah vorgenommen. Danach werden Patienten mit chronischen Vorbelastungen auf die Akutgeriatrie verlegt, wo schnellstmöglich mit der Akutrehabilitation begonnen wird. «Mit jedem Tag im Bett verliert man Muskelmasse. Zudem ist eine ausgewogene Ernährung entscheidend, um die Genesung positiv zu beeinflussen», betont Dr. Strickler.
In der Akut-Reha kommen vier Therapien zum Einsatz:
– Die Physiotherapie, um die Mobilisation zu trainieren und Hilfsmittel anzupassen.
– Die Ergotherapie, um Alltagsfertigkeiten wie sich anziehen oder essen zu trainieren.
– Die Logopädie, um etwa nach einem Schlaganfall die Wortfindung zu unterstützen oder Schluckproblemen entgegenzuwirken.
– Die Ernährungsberatung, um eine Mangelernährung zu behandeln.
Der Therapieplan sieht zehn Therapien pro Woche zu je 30 Minuten vor. Zweimal kommt dabei auch eine Gruppentherapie zum Zug.
Selbstverständlich wird dieser Plan auf die Erkrankung und die persönlichen Möglichkeiten der Patienten angepasst.
Welche Anschlusslösung passt?
Ziel ist oft, die Patienten nach dieser ein- bis zweiwöchigen Akut-Reha in ihre angestammte Umgebung entlassen zu können. «Wir versuchen meistens, dies zu ermöglichen. Manchmal ist dies jedoch problematisch, z. B. wenn jemand unbedingt nach Hause austreten möchte, der Gesundheitszustand dies jedoch erschwert. Da müssen wir dann mit dem Patienten und den Angehörigen eine Lösung finden, wobei wir den Patientenwunsch zu respektieren versuchen, auch wenn wir sehen, dass es möglicherweise nicht funktionieren wird.» In diesem Fall helfe es manchmal, dass die betroffene Person selbst erlebe, dass es zu Hause nicht mehr geht.
Wie es nach dem Spitalaufenthalt weitergehen soll, wird möglichst unter Einbezug der Angehörigen thematisiert. Wenn eine Betreuung zu Hause durch eine Spitex oder Angehörige nicht gewährleistet werden kann, wird am runden Tisch geklärt, welche Anschlusslösung für die betagte Person die beste wäre. Dies kann ein Ferienzimmer in einem Alters- und Pflegeheim sein oder ein Kuraufenthalt für Personen, die noch selbstständig sind, aber Erholung brauchen. Manchmal wird auch eine weiterführende Rehabilitation organisiert, wenn eine solche den Austritt nach Hause im Verlauf ermöglichen sollte. «Für Patienten ohne Angehörige wird mit dem Sozialdienst nach einer passenden Lösung gesucht», betont der Chefarzt. Dem Kantonsspital Olten liegt nicht nur die Genesung der betagten Patienten am Herzen, sondern auch eine Anschlusslösung, die die Wünsche der Betagten bestmöglich respektiert.
Lebensüberdruss bei Jugendlichen
In der Pubertät sind junge Menschen Belastungen verschiedenster Art ausgesetzt. Stress pur für viele.
Wer mag sich nicht noch an die eigene Pubertät erinnern? An das drückende Gefühl, sich selber und anderen nicht gerecht zu werden? Das ständige Vergleichen? Junge Menschen durchleben solche Entwicklungsphasen auch heute intensiv. Spitzen sich dabei die inneren und äusseren Belastungen zu, kann es zu Lebensüberdruss kommen. So anspruchsvoll diese konfliktreiche Zeit auch ist: Jugendliche brauchen sie. Noch fehlt es ihnen an Ressourcen und Erfahrungen. Mit der Auseinandersetzung und Bewältigung solcher Situationen eignen sie sich das Rüstzeug für künftige Krisen an.
Vermehrt zeigt sich, dass Jugendliche immer wieder auch die Lust am Leben verlieren. Liegt es am Überfluss? Oder an den sozialen Medien und dem Smartphone? Den permanenten Druck, jederzeit allem gerecht werden zu müssen, beschreibt Anne-Catherine von Orelli, Chefärztin Kinder- und Jugendpsychiatrie, wie folgt: «Ich sehe den jugendlichen Menschen als wunderschönen Blumenstrauss in einer Vase.» Steht das Wasser bis zum Rand und kommt noch mehr Wasser dazu, dann komme es zum Überlauf. Wie können wir da vorsorgen? «Im Gespräch mit dem Jugendlichen finden wir heraus, welches Wasser wir aus der Vase nehmen können, bevor sie überläuft.»
Im Dezember ist der sechste Podcast «SO gesund» erschienen: Welchen psychischen und gesellschaftlichen Belastungen sind unsere Jugendlichen ausgesetzt? Was trägt das Smartphone dazu bei? Unsere Chefärztin der Kinder- und Jugendpsychiatrie soH, Dr. med. Anne-Catherine von Orelli, im Gespräch mit Podcast-Host Dominik Lüdi.